Diskussion:
Verfolgt man die öffentliche Diskussion um die Legalisierung aktiver Sterbehilfe in Deutschland, so sind - belegt durch Meinungsumfragen - zwei konträre Positionen festzustellen. Mehr als zwei Drittel der Bevölkerung befürworten eine Legalisierung. Nur jeder Sechste würde jedoch aktive Sterbehilfe für sich selbst in Anspruch nehmen (8). Im Gegensatz dazu wird aktive Sterbehilfe von der Ärzteschaft mehrheitlich abgelehnt. Die Folgen einer Legalisierung hat die europäische Gesellschaft für Palliativmedizin, vertreten durch ihre Arbeits-gemeinschaft für ethische Fragen, in einem aktuellen Artikel deutlich gemacht (9) , die Bundesärztekammer gab zum Thema bereits 1998 Grundsätze zur Ärztlichen Sterbebegleitung heraus, die auf Alternativen hinwiesen (10).
Die von uns innerhalb des DÄB durchgeführte Umfrage sollte aufzeigen, wie häufig Ärztinnen tatsächlich mit dem Wunsch nach Sterbehilfe konfrontiert werden. Zusätzlich erfragten wir ihre persönliche Einstellung zu aktiver Sterbehilfe und zur palliativmedizinischen- und Hospizversorgungslage.
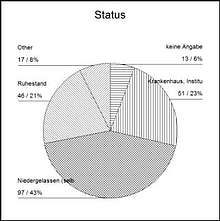
224 der 450 angeschriebenen Mitglieder des DÄB antworteten. 26% von ihnen wurde mindestens einmal im Verlauf ihrer Tätigkeit der Wunsch nach Sterbehilfe angetragen. Dieser relativ geringe Anteil erstaunt zunächst, vergleicht man ihn mit der breiten Akzeptanz, die aktive Sterbehilfe in der Meinung der Bevölkerung findet. Andererseits steht das Ergebnis mit der von Schröder et al. erfassten Diskrepanz zwischen hypothetischer Zustimmung und realer Inanspruchnahme (8) in Einklang.
Unter den Diagnosen der beschriebenen Patient/innen mit Sterbewunsch wurden maligne Tumoren am häufigsten aufgeführt - ähnlich wie in einer kürzlich veröffentlichten europäischen Studie (9). Möglicherweise mitbedingt durch die fachliche Zusammensetzung der Kolleginnen handelte es sich bei uns vorwiegend um gynäkologische Carcinome. Nächsthäufig waren internistische Krankheiten. An dritter Stelle rangierten neurologisch/psychiatrische Krankheiten - letztere häufiger als in einer europäischen Übersichtsarbeit genannt (10).
In der Literatur sind detaillierte Daten zu den psychosozialen Bedingungen der Patient/innen rar. Die Angaben in unseren Fallbeschreibungen hierzu machen die Bedeutung des psychosozialen Umfeldes im Hinblick auf Ursachen des Sterbewunsches deutlich.
74% waren alleinstehende Frauen. Sie lebten überwiegend in der eigenen Wohnung. 21% versorgten sich selbst. Etwas häufiger als stationäre Betreuung erfolgte die Versorgung durch ambulante Pflegedienste und durch Familien-angehörige. Nur ein knappes Drittel lebte in betreuten Einrichtungen.
Obwohl 79% durch ihre Familien, Pflegedienste oder Einrichtungen betreut wurden, fühlten sich diese Menschen möglicherweise nicht ausreichend umsorgt oder gestützt und baten deswegen um Sterbehilfe.
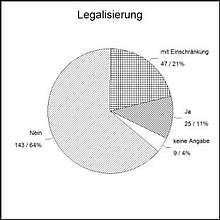
Die von der Mehrheit der Ärztinnen uneingeschränkte Ablehnung einer Legalisierung aktiver Sterbehilfe (64%) ist etwas geringer als in der Gesamtärzteschaft (73%) . Demgegenüber lehnen palliativmedizinisch geschulte Ärzt/innen zu 90% die Legalisierung ab (10).
21% der Befürworterinnen knüpften ihre Zustimmung an strenge Voraussetzungen. 11% aller Antwortenden bejahten eine Legalisierung uneingeschränkt. Die nahezu gleiche Häufigkeitsverteilung der Antworten bei den Fragen 3 und 4 lässt vermuten, dass das individuelle ärztliche Selbstverständnis die Haltung gegenüber aktiver Sterbehilfe wesentlich bestimmt. Historische und juristische Gründe scheinen eine eher geringere Rolle zu spielen.
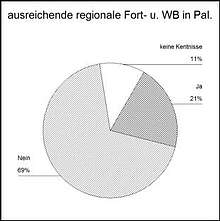
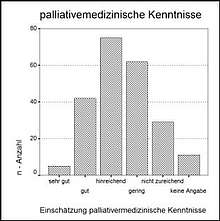
Ein gravierendes Ergebnis unserer Befragung ist die von mehr als zwei Dritteln geäußerte Unzufriedenheit mit den regionalen Fort- und Weiterbildungsange-boten. Sie spiegelt sich auch in der Einschätzung der eigenen Kenntnisse in der Palliativmedizin wieder. 41% gaben geringe oder unzureichende Kenntnisse an. Dies weist auf dringenden Handlungsbedarf der ärztlichen Berufsorganisationen hin. Palliativmedizinische Kompetenz hat einen deutlichen Einfluss auf die Haltung zu aktiver Sterbehilfe wie in unserer Umfrage gezeigt. Ärztinnen mit eher guten Kenntnissen befürworteten aktive Sterbehilfe seltener als solche mit geringen oder unzureichenden Kenntnissen. (Chi-Quadrat Test zweiseitig p<= 0.018) .
Dies bestätigt auch eine aktuelle Umfrage der deutschen Gesellschaft für Palliativmedizin (11).
Unzufriedenheit mit der Versorgungslage und Weiterbildungsangeboten zu Palliativmedizin und Mangel an ambulanter wie stationärer Hospizbetreuung wurde von fast der Hälfte der Antwortenden geäußert. Die in den Kommentaren dazu angeregten Verbesserungsvorschläge umfassen strukturelle und inhaltliche Entwicklungsmöglichkeiten, wie sie auch auf dem Deutschen Ärztetag 2003 bereits teilweise beschlossen wurden.
Die von den Ärztinnen zu Frage 9 angeführten Grenzsituationen trotz palliativmedizinischer Betreuung beruhen auf Einzelerfahrungen während einer langjährigen Berufstätigkeit. Die häufige Nennung unerträglicher Schmerzen könnte - zumindest teilweise - auf einen Kenntnismangel palliativmedizinischer - einschließlich psychosozialer Behandlungsmö-glichkeiten hinweisen. Nach Expertenmeinungen sind unbeeinflussbare Schmerzsituationen sehr selten (ca 2%) Die Bedeutung einer kompetenten psychosozialen Begleitung leidender und sterbender Patient/Innen wird bisher nicht ausreichend wahrgenommen. Dies gilt gleichermaßen für die Betreuung der Angehörigen bei der Bewältigung von Grenzsituationen. (Persönliche Mitteilung Prof. Student, Hospiz Stuttgart; Dr. Schlunk, Leiter des Tübinger Hospizprojektes, Tübingen) .
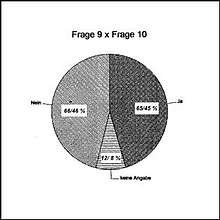
Entscheidungsunsicherheiten in Ausnahmesituationen scheinen sich zu ergeben beim Vergleich der Antwortenverteilungen zu Grenzsituationen (Frage 9) mit der Bereitschaft zu aktiver Sterbehilfe für einen solchen, realen Fall.
(Frage 10, Abb 9) Befragt, ob in solchen Situationen aktive Sterbehilfe eine Alternative für sie darstelle, waren die Meinungen der Kolleginnen geteilt - Aktive Sterbehilfe wurde von jeweils der Hälfte befürwortet bzw. abgelehnt.
Hier mag sich auch die Sorge ausdrücken, dass mögliche gesetzliche Regelungen zu weit gefasst werden könnten und nicht nur bei infausten Fällen zur Anwendung kämen.
Insgesamt bestätigen die Befragungsergebnisse, dass ein großer Bedarf bei der Ärzteschaft besteht, sich mehr Kompetenz in den Alternativen zur aktiven Sterbehilfe anzueignen. Erfreulicherweise wurde inzwischen mit der Verabschiedung der neuen (Muster) Weiterbildungsordnung und der Einführung der Zusatzweiterbildung "Palliativmedizin" die Qualifikation für diesen Fachbereich deutlich gestärkt.
Ebenso gilt es die Versorgungslage Schwerstkranker und Sterbender, sowie deren Angehöriger durch ambulante und stationäre palliativmedizinische - und Hospizdienste flächendeckend - wie auf dem Ärztetag in Köln 2003 gefordert und beschlossen (12), zu verbessern und dies in die Tat umzusetzen.